乳がん
乳房について
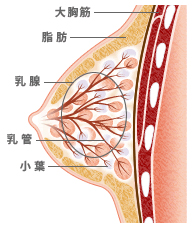
乳房は主に、組織を形づくる靭帯と脂肪、それらに守られた小葉、乳頭へつながる乳管で構成されています。乳汁が作られる“小葉”と乳汁の通り道である“乳管”を合わせて“乳腺”といいます。乳腺は乳頭を中心に放射状に15~20個配置されています。
乳がんとは
乳がんは“乳腺”にできる悪性腫瘍です。乳がんの多くは乳管から発生し“乳管がん”と呼ばれます。小葉から発生する乳がんは“小葉がん”と呼ばれます。この他に特殊な型の乳がんがありますが、あまり多くはありません。
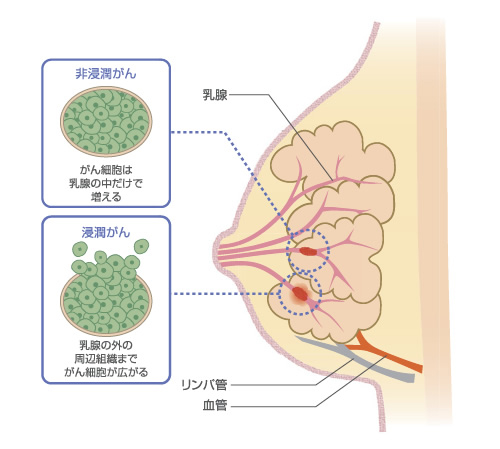
また、乳がんは大きく、“非浸潤がん”と“浸潤がん”にわけられます。
非浸潤がんと浸潤がん
非浸潤がんとは、がん細胞が発生した場所(乳管や小葉の内部)にとどまっているものです。
浸潤がんとは、がん細胞が増殖し、乳管や小葉の内部にとどまらず、近くの組織に入り込んで血管やリンパ管を通って全身に移行するものです。
乳がんの遠隔転移
浸潤がんになると、がん細胞が乳房内の血管やリンパ管に入り、乳房以外の臓器(骨・肺・胸膜・肝臓など)に運ばれ、そこで新しいがんを作ります。これを“遠隔転移”といいます。
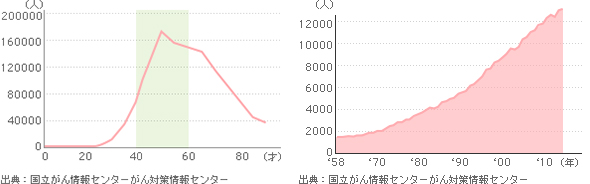
乳がんは欧米人に多いといわれていましたが、生活習慣や食生活の変化などから近年、日本人女性にも急増してきました。最近では発症率は12人に1人といわれています。乳がんは20歳代から発生を認め、40歳代後半から50代前半でピークを迎えます。他のがんと比較すると、中高年層の若い女性が罹患するがんであるといえます。また、乳がんの罹患者数は増え続けており、日本の乳がん罹患者数は7万人を超えています。
乳がんの発生しやすい場所
乳がんの発生しやすい場所としては、乳頭を中心に乳房を4つに分け多い順に、
乳がんは女性のがんというイメージが強いですが、稀に男性にも発生します。女性と比べて予後(治療の経過)が悪いことが知られています。
乳がんの原因
乳がんは他のがん発生同様に遺伝子の病気で、細胞の遺伝子異常の蓄積によって発生することがわかっています。また、発生・進展ともにホルモンに依存している点が乳がんの特徴です。
正常な細胞ががん化するには、がん化を促進する遺伝子と抑制する遺伝子が関係しています。このとき、1つや2つの遺伝子変異ではなく、複数の重要な遺伝子変異が蓄積されてがん化していくと考えられています。
乳がんのリスク要因
- 初経が早い・閉経が遅い
乳がんは、エストロゲンという女性ホルモンとの関係が深く、エストロゲンを分泌している期間が長いほど、乳がんの発症リスクが高まります。 - 出産経験がない
妊娠をすると、プロゲステロンという女性ホルモンが優位になり、乳がんの原因になるエストロゲンの影響が少なくなります。
出産経験のない女性は、特にエストロゲンの影響を受けやすくなるといわれています。 - 初産が遅い(30歳以上)
女性は10~20歳代に最もエストロゲンが多く分泌され、この時期に出産をすると、出産後にエストロゲンの影響を受けにくくなるといわれています。
そのため、初産が30歳以上と遅い場合は、出産後もエストロゲンの影響を受けやすく、乳がんの発症リスクが高まるといわれています。 - 食生活の欧米化
食生活が豊かになったことにより、動物性脂肪(チーズ、バター、脂身の多い肉など)の過剰摂取も要因となります。幼少期から過剰に摂取することにより成長が早くなり、初経が早まる可能性が指摘されています。初経が早まるとエストロゲンにさらされる期間が長くなります。 - 閉経後の肥満
閉経後は、脂肪細胞の中にある酵素によって、副腎から分泌された男性ホルモンが女性ホルモンに変換されます。そのため肥満であるほど脂肪細胞の量が多いため、女性ホルモンの分泌量が多くなり乳がんの発症リスクを高めてしまうといわれています。 - アルコール・喫煙
アルコールは適度な量でしたら問題ありませんが、過度な飲酒は細胞の変異を引き起こし、乳がんの発症リスクを高めてしまいます。
喫煙は明らかな発症リスクと考えられています。喫煙者は非喫煙者の約4倍乳がんになりやすいといわれています。 - 遺伝
乳がんの発症リスク要因として遺伝も関係があります。遺伝子の変異が明らかで子どもに受け継がれるものを“遺伝性乳がん”とよびます。
この遺伝性乳がんと関連している遺伝子はBRCA1、BRCA2と名付けられました。この2種類の遺伝子は男女関係なく誰でももっている遺伝子ですが、生まれつきこの遺伝子のどちらかに乳がんや卵巣がんの発症に関与する変化(病的変異)があると、乳がんや卵巣がんを発症しやすいことがわかっています。
日本人女性が生涯のうちに乳がんを発症するリスクは8%、卵巣がんは1%といわれています。遺伝性乳がんの発症リスクについてはたくさんのデータがあります。
例えばNCCNガイドラインでは、BRCA1あるいはBRCA2に病的変異がある女性の発症リスク推測値について、乳がんは41-90%、卵巣がんは8-62%と記載されています(※)。
生まれつきBRCA1遺伝子あるいはBRCA2遺伝子に病的変異がある女性でも全員が乳がんや卵巣がんになるわけではありません。乳がんしか発症しない方もいれば、乳がんを発症した後に卵巣がんを発症する方もいます。一生涯どちらにもならない方もいます。
(※)リスクの数字に幅があるのは、参照されている論文が複数あるためです。それぞれの論文の研究では研究対象者や研究経過観察期間が異なるので、推測されるリスクにも違いが生じています - 女性特有疾患の既往歴
乳がんの既往歴や子宮体がん、卵巣がんの既往歴がある人は、乳がんの発症リスクが高いといわれています。
乳がんの症状
乳がんが発見されるきっかけとしては、マンモグラフィなどによる乳がん検診を受診し疑いを指摘される場合や、自分で症状に気づく場合などがあげられます。
自分で気づく症状としては
- 乳房やわきの下にしこりがある
- 乳房にひきつれ、くぼみがある
- 乳頭の異常(湿疹、ただれ、分泌物)がある
- 乳房皮膚の異常(発疹、腫れ、ただれ)がある
しかし、ごく初期の段階では、しこりが小さいため触知できなかったり、痛みや体調不良などの自覚症状もないことが多いです。乳がんは放置しているとリンパ節や他の臓器に転移してしまいやすいため、少しでも違和感があるようでしたら、乳腺科を受診していただくのはもちろん、早期発見のために自覚症状がなくても定期的に検診を受診していただくことが大切です。
乳がん検診
問診・視触診
目視で乳房のひきつれやくぼみが無いかを確認し、触診でしこりやリンパ節の腫れの有無、乳頭からの分泌物が出ないかを確認します。
マンモグラフィ
乳房専用のX線撮影装置です。
乳房全体をはさんで撮影します。左右の乳房を片方ずつ台にのせ、乳房を圧迫版ではさんだ状態で撮影します。
通常は2方向から撮影します。
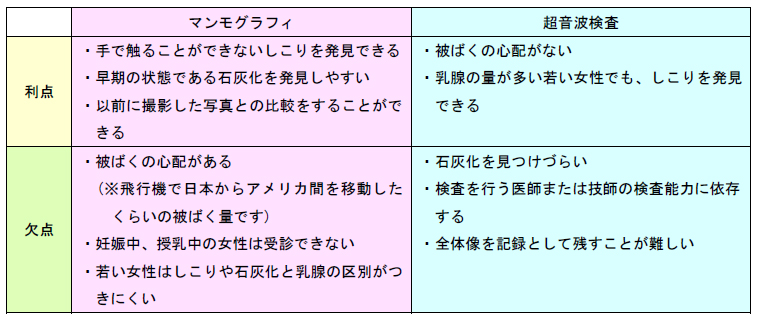
乳房内のしこりや、しこりになる前の微細な石灰化の段階の腫瘍を発見することができます。
ただし、乳腺の多い場合は乳腺と腫瘍の区別がしにくいため若い女性には向きません。

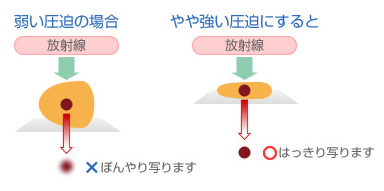
乳腺は乳頭を中心にぶどうの房のように重なり合っています。そのままでは腫瘍などが隠れてしまうことがあるため、病変を見やすくするために乳房を薄くのばして撮影する必要があります。また、圧迫することで、X線被ばくの量を減らす こともできます。
カテゴリー分類について
カテゴリー分類では、はじめにマンモグラフィの画像を確認し読影不能か可能かを判定します。読影が可能な場合には、悪性の可能性を考慮して5段階のカテゴリーに分類します。

カテゴリー1または2
今回の検査では、精密検査を要するような所見はみられません。定期的な自己触診や1年に1回の定期検診を受診し自己管理をお願いします。もし、しこりなど気になる症状がみられるようでしたら、次の検診を待たずに乳腺科を受診してください。
カテゴリー3
“要精密検査”の対象となります。ここで注意していただきたいのが、“要精密検査”=乳がんというわけではありません。カテゴリー3の人の約9割は良性の所見といわれています。必要以上に不安にならず、早めに乳腺科を受診してください。しかし、約1割の人には悪性所見が見つかります。良性だろうと自己判断はせずに必ず乳腺科を受診し必要な追加検査を受けてください。
カテゴリー4または5
悪性の所見が疑われます。必ず早めに乳腺科を受診し、しっかり精密検査をしていただくようにお願いします。
乳腺分類について
乳腺分類とは乳房内の乳腺実質の量と分布(脂肪の混在する程度)について分類したもので、病変が正常乳腺に隠されてしまう危険性の程度を示したもので、以下のように分類されます。

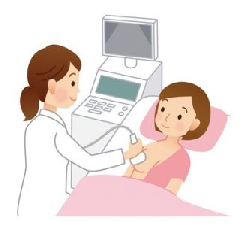
超音波検査(エコー)
手で触れただけでは判別しづらいしこりを発見することができます。痛みはありませんが、撮影医師・技師の技術が必要で、微細石灰化は発見しにくいという欠点があります。
マンモグラフィでは診断のしにくい乳腺の多い若い女性に向いている撮影です。
マンモグラフィ・超音波検査の利点・欠点
年代別検査の勧め
- 20歳代は超音波検査
- 30歳代はマンモグラフィと超音波検査を交互に
- リスクの高まる40歳以上ではマンモグラフィと超音波検査の併用
これらの特徴は、あくまで目安であり、この他にも、遺伝的要因や過去の呼吸器疾患、生活環境などによっても発症リスクは左右されます。
乳がんの治療
乳がんの治療には“外科的手術”、“放射線療法”、“薬物療法”があります。 手術と放射線療法は乳房内のがん細胞に対して行われる治療法で、治療を行った部分にだけ効果が期待できる“局所療法”です。一方、薬物療法は乳房以外の組織や臓器にも存在する可能性のあるがん細胞に対して行われるもので、“全身療法”として位置づけられます。
乳がんの治療は、手術、放射線療法、薬物療法の中から、患者さんそれぞれに合ったものを選択し、組み合わせて行います。 治療法の選択は乳がんの病期(進行度合い)やがん細胞の性質などを考慮し、最も適した治療内容が決定されます。
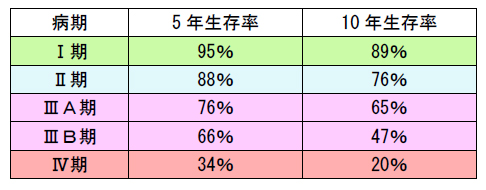
病期

Ⅲ期のがんを進行がんといいます。当然のことですが、病期が若いほど生存率や治癒率が高くなります。非浸潤の0期やパジェット病の状態であれば、がんが乳管内のとどまっているため、通常は転移を起こさず、生存率もほぼ100%です。