子宮体がん
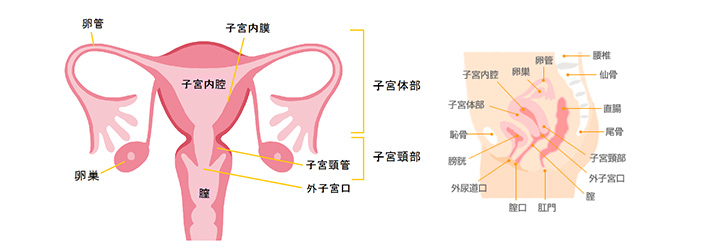
子宮について
子宮は、骨盤内にある洋ナシを逆さにしたような形をしています。上部は左右の卵管に、下部にある子宮口は膣につながっています。子宮は大きく子宮体部と頸部の2つにわかれます。
子宮の外側は子宮筋層という筋肉でできており、その内側は子宮内膜という粘膜で覆われています。この子宮内膜は月経周期にともなって、増殖、剥離を繰り返します。剥離した子宮内膜は月経血として膣から排出されます。また、受精卵が子宮内膜に着床すると妊娠が成立し、受精卵を発育させるベッドのような役割をします。
子宮体がん(子宮内膜がん)とは
子宮体がんは子宮体部に発生するがんで、そのほとんどは、子宮内膜から発生し、 子宮内膜がんとも呼ばれています。
子宮体がんは2つのタイプに分類され、エストロゲン(卵胞ホルモン)ががんの発生に関係しているもの“タイプ1”と、関係していないもの“タイプ2”があります。
ほとんどの子宮体がんの発生には、エストロゲンという女性ホルモンが関係しています。エストロゲンは女性の体に長期的に分泌されるホルモンです。このエストロゲンの分泌が異常に多い場合や、初経が早く閉経が遅いなどエストロゲンの分泌期間が長い場合、子宮体がんになりやすいと考えられています。
子宮体がんになるリスクの高い人
- 妊娠、出産をしたことがない方
- 肥満、糖尿病、高血圧の方
- 初経が早かった、もしくは閉経が遅い方 あるいはその両方の方
- 多嚢胞性卵巣症候群(排卵障害の一種)などで月経不順の方
- 乳がんのホルモン療法を受けている方
- 更年期の治療でホルモンをエストロゲンのみ補っている方
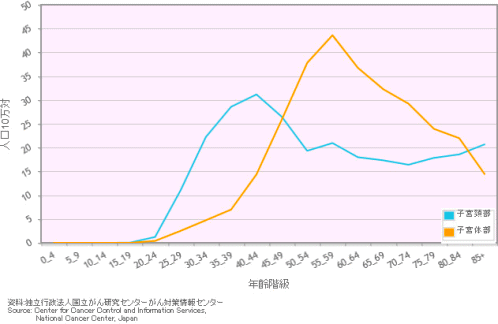
罹患率は40歳代から増加し50~60歳代の閉経前後で最も多くなっています。近年は食生活の欧米化などに伴い増加しているといわれています。
子宮体がんの症状
- 不正出血
- おりものの異常(おりものの量が増えてきた,水っぽい,茶色っぽく血が混ざっている,今までにないにおいがする,等)
子宮体がんの検査
細胞診 組織診
じかに子宮内膜の細胞や組織を採取して調べる検査です。子宮内膜細胞診では、子宮口から細い器具を挿入し細胞を採取します。細胞診でがんが疑わしい場合、組織診を行います。高齢の方や分娩の経験のない方では、子宮口が狭かったり、閉じてしまっていて採取器具が挿入できない場合があります。また、痛みが強く検査ができないこともあります。その場合、事前に子宮口を広げる処置を行ったり、麻酔を使用することがあります。
内診
子宮や卵巣の状態を、膣から指を入れて調べる検査です。
子宮鏡検査
内視鏡を膣から子宮体部に入れて、がんの位置や形状を直接観察する検査です。
超音波検査
主に、超音波検査の器具を膣に入れて子宮体部内の様子を観察する検査です。
CT検査 MRI検査
がんの転移の有無、周囲臓器への広がり診断に有用です。特にMRI検査は腫瘍が子宮の筋肉にどの程度まで食い込んでいるか、卵巣の病変の有無といった局所の評価に有用です。
子宮体がんの治療
子宮体がんの治療は、患者さんの状態や病期に応じて手術を中心に、放射線治療、化学療法、ホルモン療法を組み合わせて行われます。
初期の子宮体がんの一部に対しては、子宮を温存するホルモン療法を選択できることもあります。ただし、再発のリスクやホルモン療法による副作用のリスクなどを考慮する必要があります。
子宮体がんの病期
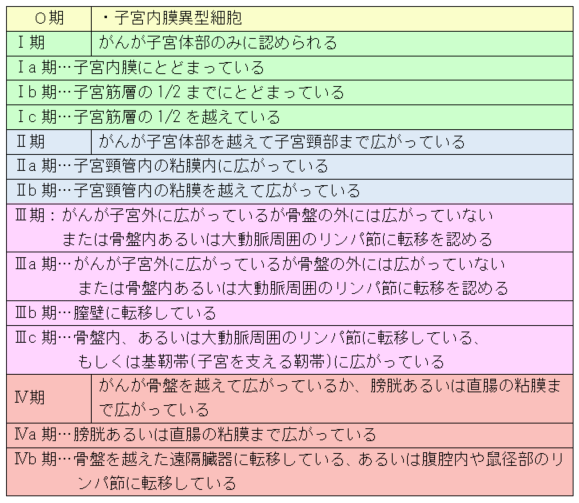
子宮体がんの予防
子宮体がんの病期
子宮体がんは、病気が子宮にとどまっている範囲で治療すれば80%以上の方は治ることが期待できます。
また、一般に、子宮がん検診とは子宮頸がん検診のことで、子宮体がんの検査は含まれていないことが多いので注意が必要です。
子宮体がんは初期の段階から不正出血などの症状が見られるのが特徴です。
早期発見のためには不正出血やおりものの異常などの症状があるようでしたら、早めに婦人科を受診することが大切です。